Rung thất do rối loạn nhịp nhĩ nhanh trên bệnh cơ tim phì đại
BS. Mai Trí Luận*, BS. Nguyễn Minh Khoa**, ThS. Hoàng Văn Sỹ***
Tóm tắt
Bệnh cơ tim phì đại là một bệnh lý về gen. Đột tử là một trong các biểu hiện nặng nề của bệnh. Đột tử trên bệnh cơ tim phì đại thường nhất là do rung thất. Tuy nhiên rối loạn nhịp nguy hiểm này có thể được khởi đầu từ rối loạn nhịp nhanh nhĩ, đặc biệt là từ rung nhĩ. Chúng tôi báo cáo một trường hợp đột tử được cứu sống do rung nhĩ nhanh thoái triển nhanh vào rung thất trên bệnh nhân bệnh cơ tim phì đại.
* Khoa tim mạch can thiệp BVCR, ** BV Đa Khoa Khánh Hòa, *** Bộ môn Nội – ĐHYD Tp. Hồ Chí Minh
Giới thiệu
Bệnh cơ tim phì đại là một bệnh lý về gen do đột biến một trong số các gen mã hóa các thành phần khác nhau của bộ máy co bóp cơ tim[1]. Bệnh thường di truyền theo gen trội và được đặc trưng bởi sự phì đại thất trái với biểu hiện lâm sàng thay đổi, từ không có triệu chứng tới đột tử.
Ngất và đột tử là những biểu hiện phổ biến ở bệnh cơ tim phì đại. Có nhiều cơ chế khác nhau, từ những bất thường về điện sinh lý đến rối loạn huyết động có thể gây ra ngất hoặc đột tử do các rối loạn về chức năng nút xoang, dẫn truyền nhĩ thất, rối loạn nhịp nhanh trên thất và loạn nhịp thất. Bệnh nhân với bệnh cảnh bệnh cơ tim phì đại có khuynh hướng phát triển nhịp nhanh thất với nhiều hình dạng khác nhau hoặc rung thất trong các thử nghiệm thăm dò điện sinh lý mà có thể liên quan đến các bất thường dẫn truyền trong cơ tim do sự tăng sinh quá mức. Đã có một số báo cáo về loạn nhịp thất hoặc rung thất gây ra bởi rung nhĩ hoặc kích thích tâm nhĩ trên bệnh cơ tim phì đại.
Chúng tôi báo cáo một trường hợp đột tử trong bệnh viện được cứu sống trên bệnh nhân bệnh cơ tim phì đại đã được chẩn đoán nhiều năm.
Trường hợp lâm sàng
Một bệnh nhân nam, 46 tuổi, là nhân viên y tế, với tiền sử bị bệnh cơ tim phì đại, tăng huyết áp, đái tháo đường type 2, và theo dõi bệnh tim thiếu máu cục bộ đang được điều trị với perindopril, isosorbit dinitrat, aspirin và gliclazide. Cách nhập viện 2 giờ bệnh nhân đột ngột lên cơn đau ngực trái nhẹ trong khi đang nằm nghỉ, kèm theo mệt, khó thở. Cơn đau kéo dài hơn 20 phút khiến bệnh nhân phải nhập viện. Bệnh nhân nhập viện trong tình trạng tỉnh táo, than đau nhẹ ngực sau xương ức, huyết áp đo được 90/60 mmhg. Điện tâm đồ (hình 1) cho thấy rung nhĩ đáp ứng thất nhanh, phì đại thất trái, và thay đổi ST-T không đặc hiệu
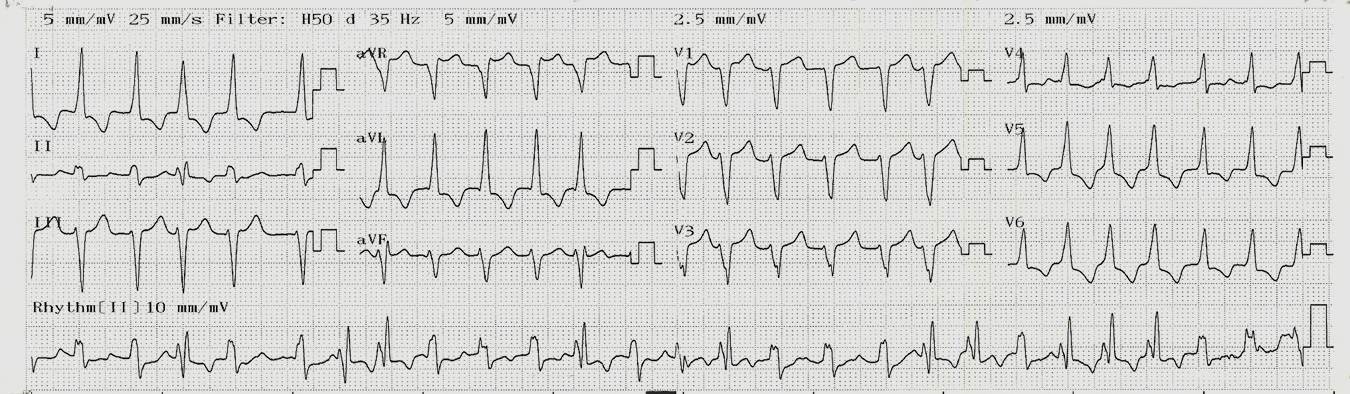
Hình 1. ECG lúc nhập khoa cấp cứu
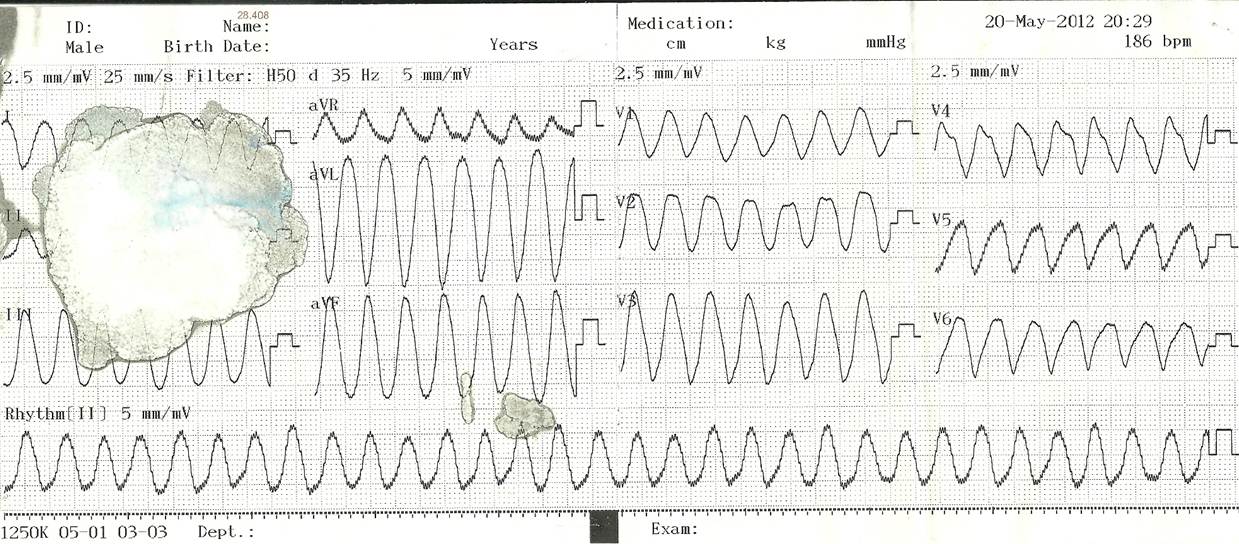
Tại cấp cứu bệnh nhân được chẩn đoán hội chứng mạch vành cấp ST không chênh lên và được chỉ định chụp mạch vành cấp cứu. Tuy nhiên ngay sau đó đột ngột bệnh nhân gồng cứng người, tím tái và nhanh chóng rơi vào trạng thái ngưng tim ngưng thở. Bệnh nhân được hồi sức ngưng tim ngưng thở theo phác đồ. Trong quá trính hồi sức, một ECG được đo cho thấy một rung thất sóng lớn (hình 2).
Hình 2. ECG trong quá trình ngưng tim – ngưng thở
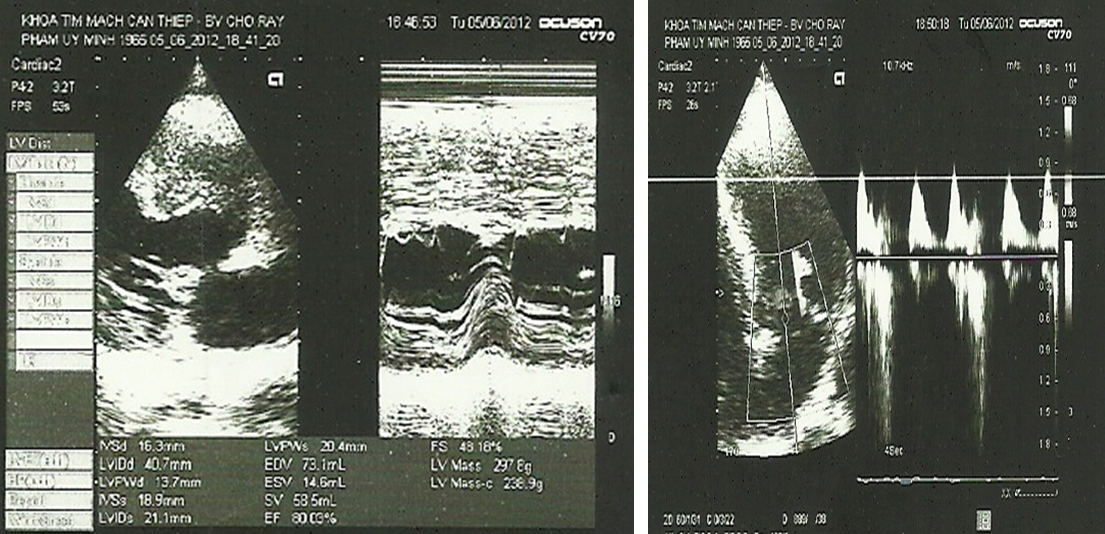
Bệnh nhân bị rung thất tái đi tái lại nhiều lần ngay sau sốc điện. Sau khoảng 70 phút hồi sức ngưng tim ngưng thở kết hợp với truyền tĩnh mạch amiodarone, và magesulfat, bệnh nhân có mạch bẹn lại, tri giác dần phục hồi, huyết áp đo được 70/40 mmHg và monitoring cho thấy nhịp xoang 70/phút. Bệnh nhân được chụp mạch vành cấp cứu ngay sau hồi sức và kết quả cho thấy hệ mạch vành không hẹp với cầu cơ ở đoạn giữa nhánh động mạch liên thất trước. Siêu âm tim cho thấy phì đại lệch tâm thất trái với tắc nghẽn nhẹ đường ra thất trái và hở hai lá 2/4 (hình 3).
Hình 3. Siêu âm tim sau hồi sức thành công
Bệnh nhân phục hồi hoàn toàn và được cấy máy khử rung hai buồng và xuất viện một tuần sau đó.
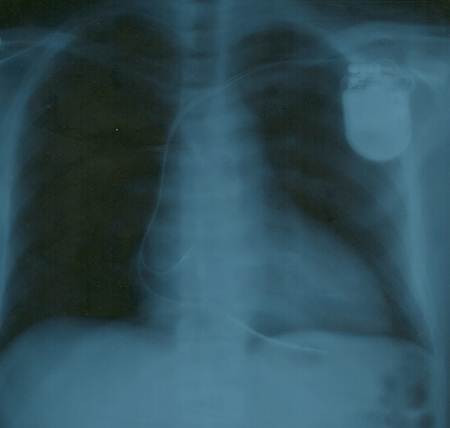
Hình 4. X- Quang ngực thẳng sau cấy máy khử rung hai buồng
Bàn luận
Biểu hiện kinh điển của bệnh cơ tim phì đại bao gồm tam chứng đau ngực, ngất và cuối cùng là suy tim. Triệu chứng đau thắt ngực điển hình thực sự phổ biến trong bệnh cơ tim phì đại và có thể xảy ra trong sự vắng mặt của xơ vữa mạch vành. Bệnh nhân của chúng tôi đã mô tả triệu chứng đau ngực khá điển hình của bệnh tim thiếu máu cục bộ, và đã được chẩn đoán hội chứng mạch vành cấp. Tuy nhiên chụp mạch vành cho thấy hệ mạch vành bình thường. Đau ngực trong bệnh cơ tim phì đại, dù hệ mạch vành bình thường, là do tăng nhu cầu oxy cơ tim đáng kể do phì đại thất và do thư dãn tâm trương bị giảm dẫn tới thiếu máu cục bộ dưới nội mạc, nhất là trong quá trình gắng sức hay trong tình huống nhịp nhanh như bệnh nhân của chúng tôi. Khó thở cũng là triệu chứng phổ biến trong bệnh này, gặp trong 90% bệnh nhân. Khó thở là hậu quả áp lực đổ đầy thất trái gia tăng quan trọng, nhất là khi nhịp tim nhanh, do độ thư dãn thất trái giảm. Khó thở cũng có thể là hậu quả của suy tim sung huyết. Nguyên nhân này ít gặp hơn và thường gặp trong bệnh cơ tim phì đại nặng và giai đoạn muộn của bệnh. Ngất là triệu chứng rất phổ biến của bệnh. Đôi khi bệnh nhân được phát hiện bệnh cơ tim phì đại trong quá trình tìm nguyên nhân gây ngất. Ngất có thể xảy ra khi gắng sức do cung lượng tim không đủ hoặc có thể xảy ra không liên quan gắng sức do rối loạn nhịp tim.
Đột tử là biểu hiện thảm hại của bệnh cơ tim phì đại. Nguy cơ cao nhất trong lứa tuổi thanh thiếu niên và tới 6% mỗi năm[2]. Đột tử trong lứa tuổi này thường xảy ra khi gắng sức mạnh. Ở nhóm tuối lớn hơn như trong bệnh nhân của chúng tôi, đột tử thường do rối loạn nhịp tim, chiếm 80% trường hợp đột tử trong bệnh cơ tim phì đại. Nguyên nhân đột tử do tim thường nhất là rung thất và là hậu quả của nhanh thất và tình trạng cung lượng tim thấp. Tuy nhiên trong nhiều trường hợp, rung thất xuất hiện là hậu quả của loạn nhịp nhĩ nhanh hay hội chứng kích thích thất sớm.
Bệnh nhân này vào viện với ECG cho thấy một rung nhĩ đáp ứng thất nhanh, sau đó tiến triển nhanh chóng rung thất và đột tử. Thực sự, rối loạn nhịp trên thất là một trong các biểu hiện phổ biến của bệnh cơ tim phì đại. Trên Holter ECG, 25% bệnh nhân có các cơn rối loạn nhịp trên thất không triệu chứng và tự chấm dứt. Tuy nhiên rối loạn nhịp trên thất nguy hiểm hơn như trên bệnh này là rung nhĩ với tỉ lệ được ghi nhận khoảng 5% tại thời điểm phát hiện bệnh, lên tới 10% sau 5 năm và 28% sau 10 năm theo dõi[3-5]. Một số yếu tố thúc đẩy xuất hiện loạn nhịp trên thất, đặc biệt là rung nhĩ bao gồm tình trạng phì đại lan tỏa và nặng, hở van hai lá, dãn lớn nhĩ trái và rối loạn chức năng tâm trương do thất trái bị hạn chế thư dãn[6].
Tiên lượng nguy cơ bệnh nhân bị rung nhĩ còn chưa rõ. Mặc dù kích thước nhĩ trái trên siêu âm tim được kết hợp với loạn nhịp nhĩ, nhưng sự hiện diện hay mức độ tắc nghẽn đường ra thất trái hay các đặc điểm lâm sàng khác không có giá trị tiên lượng rõ ràng.
Trong một số bệnh nhân, loạn nhịp nhĩ nhanh, đặc biệt là rung nhĩ với đáp ứng thất nhanh có thể nhanh chóng thoái triển vào nhanh thất và rung thất. Lí do tại sao nguy cơ rối loạn nhịp trên thất thoái triển vào loạn nhịp thất nguy hiểm có thể do sự xuất hiện thiếu máu cục bộ cơ tim, quá tải canxi cơ tim, rối loạn chức năng tâm trương và tắc nghẽn đường ra thất trái[7, 8]. Bệnh nhân của chúng tôi vào viện vì đau ngực với rung nhĩ đáp ứng thất nhanh 174/phút đã cho thấy tình trạng thiếu máu cơ tim cục bộ tương đối do nhu cầu tiêu thụ oxy cơ tim gia tăng trong bệnh cảnh bệnh cơ tim phì đại, mặc dù mức độ tắc nghẽn đường ra thất trái không nặng. Và đây có thể là nguyên nhân thúc đẩy một rung nhĩ nhanh chóng thoái triển vào rung thất trong bệnh nhân này.
Hậu quả của rung nhĩ trên tiên lượng còn bàn cãi trong bệnh cơ tim phì đại. Một nghiên cứu trên 52 bệnh nhân bệnh cơ tim phì đại có rung nhĩ kéo dài hay rung nhĩ cơn đã cho thấy 89% triệu chứng thoái triển khi được điều trị. Tử vong 5 năm là 14%, tương tự như trong nhóm 122 bệnh nhân bệnh cơ tim phì đại không có rung nhĩ[4]. Trái lại, một nghiên cứu khác từ 202 bệnh nhân bệnh cơ tim phì đại đã cho thấy 57 bệnh nhân rung nhĩ có tỷ lệ tử vong gia tăng sau 15 năm theo dõi, 24% và 3%, so với nhóm không có rung nhĩ[5]. Kết quả khác nhau có lẽ do nhóm tuổi trong hai nhóm khác nhau. Tuổi trung bình trong nghiên cứu đầu trễ hơn, trung bình 21 tuổi, trong khi ở nghiên cứu sau là 41 tuổi. Loạn nhịp nhĩ ngắn tự giới hạn hiếm khi cần điều trị. Nếu loạn nhịp kéo dài kết hợp với triệu chứng, điều trị ức chế nhịp bằng amiodaron hay sotalol và kiểm soát tần số bằng chẹn beta giao cảm hay ức chế kênh canxi được chỉ định. Nếu rung nhĩ vẫn kéo dài, sốc điện chuyển nhịp được xem xét.
Đột tử là biến chứng quan trọng nhất của bệnh cơ tim phì đại. Tỷ lệ đột tử hàng năm từ 2% tới 4%, tùy theo trung tâm công bố và khoảng 1% trong dân số chung. Bệnh nhân đột tử được cứu sống do nhanh thất hay rung thất thường có tiên lượng kém. Trong một nghiên cứu trên 33 bệnh nhân đột tử được hồi sức thành công, tỷ lệ sống còn không có triệu chứng, tức không ngưng tim tái phát hay tử vong, sau 1, 5, và 10 năm theo dõi lần lượt là 83, 65, và 53%[9]. Một nghiên cứu khác trên 16 bênh nhân đột tử được cứu sống, với 8 bệnh nhân được điều trị với amidarone liều thấp, 6 được cấy máy phá rung và 2 không điều trị gì cả. Sống còn tích lũy là 59% tại thời điểm 5 năm, trong khi 81% bệnh nhân còn sống sau 6 năm theo dõi[10]. Cấy máy khử rung được xem là điều trị có lợi ích mạnh nhất trên sự sống còn, mặc dù máy khử rung có thể ít ảnh hưởng lên tiên lượng bệnh nhân có bệnh cơ tim phì đại hơn lên bệnh nhân có nguyên nhân khác gây đột tử, bởi vì đột tử trong bệnh cơ tim phì đại không luôn luôn do loạn nhịp thất. Năm yếu tố nguy cơ có vai trò chính trong ngăn ngừa đột tử trên bệnh cơ tim phì đại là tiền sử gia đình đột tử, ngất, độ dày thành thất > 30 mm, nhịp nhanh thất không duy trì trên Holter ECG và đáp ứng huyết áp bất thường khi gắng sức[11, 12].
Cấy máy khử rung được xem là lựa chọn được chấp nhận trong ngăn ngừa đột tử trên bệnh nhân bệnh tim thiếu máu cục bộ hay suy tim sung huyết có nguy cơ cao. Tuy nhiên, trong bệnh cơ tim phì đại, ít dữ liệu nghiên cứu về vai trò của máy khử rung. Một nghiên cứu hồi cứu trên 128 bệnh nhân bệnh cơ tim phì đại có nguy cơ cao đột tử đã cho thấy, sau thời gian theo dõi trung bình 3.1 năm, 23% trường hợp máy phá rung sốc điện thích hợp do loạn nhịp thất duy trì, trong khi 25% sốc điện không thích hợp. Trong nhóm có loạn nhịp thất duy trì, máy sốc điện thích hợp trong 11% mỗi năm, trong khi tỉ lệ này là 5% mỗi năm trong nhóm điều trị phòng ngừa. Theo khuyến cáo của ACCF/AHA 2011[13], cấy máy phá rung trên bệnh cơ tim phì đại được chỉ định cho những bênh nhân HCM có bằng chứng ngưng tim trước đó hoặc rung thất hoặc nhịp nhanh thất có biến chứng rối loạn huyết động (nhóm I, mức B); đột tử nguyên nhân nghi bệnh HCM một hay nhiều hơn những bà con thế hệ 1, độ dày thành thất trái lớn hơn hoặc bằng 30mm, ngất một lần hoặc nhiều hơn mà không giải thích được, nhịp nhanh thất không kéo dài ( nhất là bệnh nhân < 30 tuổi) kèm theo nguy cơ đột tử do tim, bệnh nhân đáp ứng huyết áp bất thường khi khi gắng sức kèm theo nguy cơ đột tử do tim, những trẻ nguy cơ cao có ngất không giải thích được, thất trái lớn, tiền sử gia đình đột tử do bệnh tim (nhóm IIa, mức C). Ngoài ra, ngay cả những trường hợp HCM với nhịp nhanh thất không kéo dài, hay ở bệnh nhân HCM đáp ứng với huyết áp bất thường khi vắng mặt những yếu tố nguy cơ đột tử do bệnh tim, đặc biệt trong sự hiện diện tắc nghẽn đường ra thất trái cũng được khuyến cáo xem xét chỉ định cấy máy phá rung (nhóm IIb, mức C). Như vậy, chỉ định cấy máy phá rung trong bệnh cơ tim phì đại, theo khuyến cáo của AHA khá mở rộng. Bệnh nhân của chúng tôi bệnh cơ tim phì đại thuộc nhóm nguy cơ cao, đã đột tử do rung thất được hồi sức thành công, chỉ định cấy máy phá rung trong trường hợp này là bắt buộc (nhóm I).
Kết luận
Đột tử trong bệnh cơ tim phì đại là một biến chứng nguy hiểm. Nguyên nhân đột tử thường do rối loạn nhịp thất với rung thất hay nhanh thất. Tuy nhiên, một số trường hợp, loạn nhịp trên thất, đặc biệt là rung nhĩ với đáp ứng thất nhanh, là yếu tố gây thoái triển nhanh vào rung thất hay nhanh thất. Cấy máy khử rung được khuyến cáo mạnh mẽ trong những bệnh nhân bệnh cơ tim phì đại nguy cơ đột tử cao.
Tài liệu tham khảo
1. Maron, B.J. and M.S. Maron, Hypertrophic cardiomyopathy. Lancet, 2012 Aug 3. [Epub ahead of print]
2. McKenna, W.J. and J.E. Deanfield, Hypertrophic cardiomyopathy: an important cause of sudden death. Arch Dis Child, 1984. 59(10): p. 971-5.
3. McKenna, W.J., et al., Arrhythmia in hypertrophic cardiomyopathy. I: Influence on prognosis. Br Heart J, 1981. 46(2): p. 168-72.
4. Robinson, K., et al., Atrial fibrillation in hypertrophic cardiomyopathy: a longitudinal study. J Am Coll Cardiol, 1990. 15(6): p. 1279-85.
5. Cecchi, F., et al., Hypertrophic cardiomyopathy in Tuscany: clinical course and outcome in an unselected regional population. J Am Coll Cardiol, 1995. 26(6): p. 1529-36.
6. Wigle, E.D., et al., Hypertrophic cardiomyopathy. The importance of the site and the extent of hypertrophy. A review. Prog Cardiovasc Dis, 1985. 28(1): p. 1-83.
7. Stafford, W.J., et al., Cardiac arrest in an adolescent with atrial fibrillation and hypertrophic cardiomyopathy. J Am Coll Cardiol, 1986. 7(3): p. 701-4.
8. Suzuki, M., et al., Paroxysmal atrial fibrillation as a cause of potentially lethal ventricular arrhythmia with myocardial ischemia in hypertrophic cardiomyopathy--a case report. Angiology,
1998. 49(8): p. 653-7.
9. Cecchi, F., B.J. Maron, and S.E. Epstein, Long-term outcome of patients with hypertrophic cardiomyopathy successfully resuscitated after cardiac arrest. J Am Coll Cardiol, 1989. 13(6): p.
1283-8.
10. Elliott, P.M., et al., Survival after cardiac arrest or sustained ventricular tachycardia in patients with hypertrophic cardiomyopathy. J Am Coll Cardiol, 1999. 33(6): p. 1596-601.
11. Elliott, P. and P. Spirito, Prevention of hypertrophic cardiomyopathy-related deaths: theory and practice. Heart, 2008. 94(10): p. 1269-75.
12. Maron, B.J., Risk stratification and prevention of sudden death in hypertrophic cardiomyopathy. Cardiol Rev, 2002. 10(3): p. 173-81.
13. Gersh, B.J., et al., 2011 ACCF/AHA guideline for the diagnosis and treatment of hypertrophic cardiomyopathy: a report of the American College of Cardiology Foundation/American
Heart Association Task Force on Practice Guidelines. J Thorac Cardiovasc Surg. 142(6): p. e153-203.









 Xem phản hồi
Xem phản hồi Gửi phản hồi
Gửi phản hồi


